Les malalties vectorials no foren gens desconegudes a Catalunya en temps històrics i no tan llunyans com els segles XVIII, XIX i XX. Gèneres de mosquits que han estat i estan involucrats en la transmissió de malalties com Chikungunya, dengue, i febre groga, i malària, com són espècies dels gèneres Culex, Aedes i Anopheles estan ara mateix entre nosaltres. Alguns són autòctons (una categoria canviant, perquè una espècie introduïda amb el pas dels anys esdevé autòctona si no es eradicada) però altres han estat introduïts recentment com Aedes albopictus. El que potser molta gent no sap és que Aedes aegypti, el vector transmissor de la febre groga va ser introduït fa, com a mínim, 200 anys i no ens em vam desempallegar d’ell fins fa uns 60 anys.
La malària, la febre groga i el dengue formen part de la historia passada, però no massa llunyana, del nostre país. Espanya, que va reportar el darrer cas l’any 1961, va ser declarada lliure de paludisme l’any 1964, per la Organització Mundial de la Salut (OMS) però cal recordar que fa un segle, a començaments del s. XX, la malària encara era responsable de la mort de 25 persones de cada 100.000 habitants. Un factor gens menyspreable de mortalitat; representava prop del 8% de la mortalitat total. I un dels llocs on es feu de forma més sistemàtica, extensa i intensa aquesta campanya d’eradicació, ja que el problema era greu, fou a Catalunya en la època de la Mancomunitat.
A Catalunya, en 1722, diversos pobles de les Terres de Ponent (comarques de Segrià, Noguera, Garrigues) la majoria en el curs inferior del Segre, van ser víctimes del paludisme. A l’estiu de 1724, a Capafonts, un llogaret de les Muntanyes de Prades (Baix Camp), es van registrar també els seus efectes. Montblanc, també afectada, va actuar com a focus d’expansió per la Conca de Barberà. Després de passar per altres pobles de Tarragona (Vimbodí i l’Espluga de Francolí, Rojals i Guàrdia dels Prats) es va manifestar a finals d’agost de 1726 a Barberà (Barcelona) i Ollers (Girona). A principis de 1727 diferents pobles del Camp de Tarragona (entre altres Riudoms, les Borges del Camp, Mont-roig, Cambrils, Vila-seca, la Canonja) es veieren afectats per tercianes, comptabilitzant-se 750 morts. Finalment, en 1729 s’esvaeix l’epidèmia.
Altres poblacions afectades anys més tard, van ser: Torà (Cervera) en 1768-1769, Sant Feliu de Guíxols (Girona) el 1769, Manresa i rodalies a 1771, Segarra, Calaf i Cervera en 1776, Agramunt i Vilagrassa en 1781, Verdú en 1782, Balaguer en 1781-1783 i el Pla d’Urgell en 1782-1783. Aquests episodis de finals del segle XVIII, que coincidien amb un pic d’incidència general a la Península (va resultar també greument afectada la Manxa), van causar la ruïna general d’aquestes zones, amb un gran nombre d’afectats; per exemple, fins a 200 malalts a Agramunt el any 1785.
Ja al segle XIX, a l’Empordà (Girona), s’inicien successius brots els anys 1802, 1804, 1808, 1812, 1820, 1827, 1830, 1834, 1835, 1836, 1844 i 1848, mentre que el 1898, es documenta un brot a Barcelona.
S’apunta també al paludisme com la causa de greus estralls en l’exèrcit espanyol acampat a Pontellà (Rosselló) davant l’estany de Nils, lloc des del qual la malaltia, portada pels soldats, es va estendre a les poblacions veïnes, acabant amb les vides d’entre 30.000 i 35.000 persones, segons diverses fonts.
En quant als detonants de les epidèmies, els lògics, sempre implicant l’aigua. Un dels detonants va ser el cultiu de l’arròs; la majoria dels episodis terciaris registrats el 1720, 1724 i 1727, són conseqüència de l’existència d’arrossars, localitzats, fonamentalment, a la zona del Camp de Tarragona, l’Empordà i Lleida. Una altra causa van ser les aigües estancades procedents de fonts i surgències, les quals, en no tenir sortida o curs suficient, afavorien l’aparició d’estanys, brous de cultiu per a la malària. Com exemple, tenim el cas de Capafonts, que a l’estiu de 1724 va començar a registrar els efectes del paludisme al temps de l’estancament de les aigües d’una font natural que brollava a la seva rodalia.
I del dengue, del dengue urbà, també hi ha força anotacions a la conca mediterrània, des de les darreries del segle XVIII fins ben entrat el segle XX (la darrera epidèmia greu a Atenes, 1927-1928). És evident que el dengue ens degué visitar en aquestes èpoques però no he trobat gaire dades públiques al respecte.
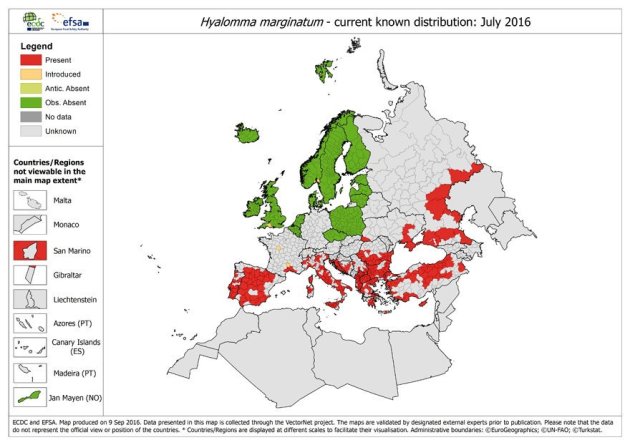
Pel que respecta a la febre groga, a Catalunya, ni hagueren històricament ni hi ha ara primats, hostes o reservoris naturals del virus, que permetin un cicle selvàtic d’aquesta febre i per tant el únic cicle possible és l’urbà, aquell que tanca en un cicle viciós éssers humans i el vector, en aquest cas Aedes aegypti. Aedes aegypti va ser introduït a la Mediterrània a començaments del segle XVIII, a través d’una xarxa de ports dins els quals es trobava Barcelona. Les condicions ambientals portaren a que aquest vector s’estengués des del Golf de Cadis fins el golf de Roses. S’apunta que el cicle era alimentat a causa de les colònies d’ultramar, que facilitaven l’arribada de casos importats…i de mosquits.
El primer brot de febre groga documentat a Espanya va ser a 1701. Una sola cadena de brots de febre groga entre 1800 i 1803 es va cobrar més de 60.000 vides a Cadis, Sevilla i Jerez. Es considera que més de 300.000 persones van morir a causa de la febre groga a Espanya durant el segle XIX, dels quals menys d’una desena part foren catalans.
La febre groga va campar entre els catalans fins finals de la dècada del 1870 (la darrer epidèmia registrada va afectar Alacant, Barcelona i Mallorca, els nostres Països Catalans). L’episodi més fort, tanmateix va succeir a Barcelona, amb l’epidèmia del 1821 que causà entre cinc mil i vint mil morts!
El brot de febre groga va seguir un patró típic: un vaixell procedent de Cuba va introduir la malaltia en els molls del port; l’epidèmia va esclatar inicialment als suburbis pobres al començament de l’estiu, i, finalment, arribà el centre de la ciutat; comença a fer-se intens durant l’agost moment en el que els ciutadans més benestants van posar terra pel mig i van anar-se’n a les poblacions dels voltants com Vilafranca. Les autoritats van llavors aïllar la ciutat; tancaren les porten els primers dies de setembre (la majoria dels morts es produïren entre setembre i octubre). Enfonsaren els vaixells contaminats o que es consideraven responsables del brot i ordenaren als metges i als boticaris que quedessin a la ciutat en companyia de policies i 3000 soldats (la meitat dels quals moriren) que intentaven fer front als disturbis i el pillatge. Gent sense recursos que escaparen al camp foren foragitats pels camperols i pagesos armats i en tornar a Barcelona es trobaren que tampoc podien entrar; molts d’ells, sense recursos, moriren de set o gana. Dins la ciutat el panorama no era millor i va haver-se d’esperar a mitjans octubre que, gràcies als fons proporcionats per dos homes de negocis, la gent fos evacuada a cabanes temporals fora de les muralles. Per novembre l’epidèmia declinà i el port de Barcelona reobrí el dia de Nadal.

Imatge de: http://iberianature.com/barcelona/2009/05/14/yellow-fever-in-barcelona/
Se suposa, com indicavem més a dalt, que un màxim de 20.000 habitants van morir a causa de la plaga, el que seria una sisena part de la població total de la ciutat ,estimada en 120.000 persones. Barcelona, tota la ciutat, va entrar en quarantena i el govern en ple es va traslladar a Esparraguera, que esdevingué “capital” durant tres mesos.
Madrid tancà també els seus punts d’accés als catalans i exhortà els seus ciutadans a denunciar tot català que hagués entrat fraudulentament a la ciutat; fins i tot es suspengueren els braus.
A tall d’exemple de la seriositat del tema a nivell extra-estatal només cal dir que les autoritats franceses van prendre ràpidament mesures d’emergència a les fronteres terrestres i marítimes mitjançant el bloqueig dels ports francesos a naus catalanes i la quarentena obligada a vaixells de la resta de la península i la definició d’una línia de quarantena terrestre a la frontera pirinenca controlada per un exèrcit de 15.000 soldats així com l’enviament d’un equip mèdic francès que incloïa sis metges i dues monges per prestar assistència (que segons diuen les cròniques no van fer res rellevant). Molt després que l’epidèmia s’havia retirat, la línia de quarantena pirinenca es va mantenir per les autoritats franceses per un propòsit polític ocult: Paris desitjava contenir liberalisme espanyol, una «plaga revolucionària».
L’últim brot de febre groga a Barcelona el 1870 també va ser portada per un vaixell de vapor, el Maria, des de Cuba. Es van enregistrar un mínim de 1.264 defuncions identificades als registres parroquials com relacionades amb el brot. La taxa de mortalitat per febre groga va ser de 549,7 per 100,000 habitants (Canela et al., 2009); la població total a Barcelona en aquella època estava per sobre de les 220.000 ànimes. Si donem per bona una taxa de mortalitat entre els infectats amb simptomatologia clínica d’entre el 10 i el 50%, la població afectada estaria entre 2.500 i 12.350 persones (no més enllà d’un 5,0% de la població total) amb un impacte força menor que l’epidèmia de 1821. La distribució temporal de les morts permeteren observar dues onades, amb pics a finals de setembre i a les darreries d’octubre; els darrers mort ocorregueren al desembre (recordeu que els vectors “desapareixen” amb l’hivern). La distribució de les defuncions per barris va ser clarament desigual amb una alta afectació als barris de la Barceloneta, en la Ribera (sobre tot la primera onada) i una segona onada on s’arribà a altres barris més «cèntrics». Fins i tot, a la mateixa Barceloneta també s’observà un gradient amb més morts en els carrers adjacents al port que en els més llunyans. Dos detalls responsables de l’epidèmia: el primer, que encara que s’havien donat diverses morts al vaixell Maria en el seu viatge cap a Barcelona no es van inspeccionar ni càrrega ni passatgers i es permeté el seu desembarcament i segon, que en aquella època, a la majoria de les cases, per emmagatzemar aigua es feien servir contenidors d’argila o metàl·lics molt cops mal tapats o tancats generant hàbitats per a la reproducció dels mosquits, dos factors aquestos difícils de repetir-se actualment.
A Catalunya com ja hem indicat no hi ha Aedes aegypti autòcton, que es va eradicar, però sí hi ha un parent molt proper, Aedes albopictus, que també és competent en la transmissió de la febre groga.
Sortosament hi ha vacuna efectiva front la febre groga (una vacuna història, la 17D, de just abans de la II Guerra Mundial) per la que el seu descobridor Max Theiler, que treballava a la Rockefeller Foundation rebé el Premi Nobel de Medicina l’any 1951, però seria extremadament convenient evitar la introducció del vector mundialment competent, Aedes aegypti, i que algun cas importat doni lloc a una transmissió secundària, generant l’inici d’un cicle urbà dins de Catalunya, que fora el primer pas perquè la malaltia esdevingués endèmica altre cop. El mateix aplicaria al dengue (per la qual hi ha una única vacuna llicenciada, la Dengvaxia® (CYD-TDV), desenvolupada per Sanofi Pasteur, que confereix una bona protecció, però no total, i que demana l’administració de tres dosis espaiades 6 mesos, i al paludisme, pel que no hi ha cap preparat llicenciat, comercial, encara que sí hi ha un candidat molt avançat, la vacuna RTS,S/AS01, desenvolupada per GlaxoSmithKline Biologicals (GSK) i la PATH Malaria Vaccine Initiative (MVI), amb el suport de la Fundació Bill & Melinda Gates i la col·laboració d’un seguit de centres i institucions entre les que es troba ISGlobal-CRESIB i que també dona protecció parcial però no total. Aquesta vacuna, però, és específica per administrar a infants de zones endèmiques, per tant no s’administraria a turistes, amb l’agreujant que en aquests casos no tenim una vacuna senzilla d’administrar ni totalment i permanentment efectiva.
Però aquesta, aquesta és una altra història.
Bibliografia emprada (llistat no exhaustiu)
- Bernabeu Mestre, I 2000. Epidèmia i control social:a propòsit de les campanyes antipalúdiques a la Catalunya contemporània (1902-1925). A: Batlló, J., Fuente P. De la, Puig, R. (d) V Trobades d’Historia de la Ciència i de la Tècnica. Barcelona. Societat Catalana d’Historia de la Ciència i de la Tècnica, p37-41.
- Canela, J., Pallarés, M.R., Abós, R., Nebot, C., Lawrence, R.S. 2009. A mortality study of the last outbreak of yellow fever in Barcelona City (Spain) in 1870. Gac Sanit. 23(4):295–299.
- Enllaç: http://www.gacetasanitaria.org/en/linkresolver/a-mortality-study-last-outbreak/S0213911108000642/
- Castejón, G. 2015. Paludismo en España en los siglos XVIII-XIX: Distribución espacial y erradicación. En: Análisis espacial y representación geográfica: innovación y aplicación de: de la Riva, J., Ibarra, P., Montorio, R., Rodrigues, M. (Eds.) Universidad de Zaragoza-AGE. ISBN: 978-84-92522-95-8, pàgines: 69-78.
- Chastel C. 1999. The «plague» of Barcelona. Yellow fever epidemic of 1821. Bull Soc Pathol Exot. Dec;92(5 Pt 2):405-407. (en francés)
- Moll, I. 2002. Epidemiologia des de l’Edat Mitjana fins l’actualitat. Revista Catalana d’Historia de la Medicina i de la Ciència, vol 37, p 21-54.
Alguna lectura addicional:





Comentarios recientes